Je nach Intensität und Dauer einer körperlichen Belastung kommt es zu einer gewissen hormonellen Regulation. In Hinsicht auf unser Immunsystem sind hier vor allem die Ausschüttung der Stresshormone Adrenalin und Cortisol am wichtigsten. Sie tragen wesentlich zur belastungsinduzierten immunologischen Akutreaktion bei. Hohe Stresshormonmengen spielen eine wesentliche Rolle bei der Unterdrückung von Immunfunktionen nach intensiven körperlichen Belastungen. Diese belastungsinduzierten immunologischen Veränderungen lassen sich in eine sofortige und eine verzögerte Reaktion einteilen. (Gabriel u. Kindermann 1997a; MacCarthy 1988).
Sofortreaktion
Die Sofortreaktion ist hauptsächlich durch die Mobilisierung der Immunzellen gekennzeichnet. In Ruhe befinden sich nur etwa die Hälfte aller Immunzellen frei im Blut. Die andere Hälfte haftet an den Gefäßwänden. Aufgrund der Wirkung von Adrenalin werden schon kurze Zeit nach Belastungsbeginn wird ein Großteil der an den Gefäßwänden haftenden Immunzellen abgelöst und in die Blutzirkulation transportiert. So steigen vor allem die Konzentrationen von Lymphozyten und natürlichen Killerzellen auf das mehrfache ihrer Ausgangskonzentrationen an. Nach dem Belastungsende kommt es in der Regel wieder zu einem raschen Konzentrationsabfall der Immunzellen, so dass meist innerhalb von 30 Minuten wieder das Ausgangsniveau erreicht wird. Zum einen geschieht dies dadurch, dass sie sich wieder an der Gefäßwand anhaften. Aber es kommt auch dazu, dass Immunzellen nach körperlicher Belastung in geschädigte Gewebe wie z.B. beanspruchte Muskelgruppen abwandern.
Die Ausschüttung von Adrenalin ist stark an die Belastungsintensität gebunden. Bei gleicher Belastungsdauer ist die Adrenalinausschüttung bis zur Erreichung der anaeroben Schwelle in etwas gleich. Erst ab ca. 10% über der anaeroben Schwelle kommt es zu einem überproportionalen Anstieg von Adrenalin. Da vor allem Natürliche Killerzellen und Lymphozyten auf Adrenalin ansprechen, erklärt warum diese in ähnlich überproportionalem Maße in die Blutbahn mobilisiert werden. Diese Immunzellmobilisation hat grundsätzlich eine positive Wirkung, da das Immunsystem so in einer höheren Alarmbereitschaft ist.
Open Window Theorie
Bereits in den 80er Jahren wurde festgestellt, dass in den Stunden nach Belastungsende die Konzentrationen der natürlichen Killerzellen niedriger waren, als vor Belastungsbeginn. (Pedersen et al. 1990). Zusätzlich zeigen die vorhandenen Zellen eine niedrigere Aktivität. Diese Nachbelastungsphase mit verminderter Immunzellenkonzentration wird als „open window“ bezeichnet. So besteht in dieser Zeit einer höheren Anfälligkeit für Infektionen, insbesondere der oberen Atemwege. (Gabriel u. Kindermann 1997a).
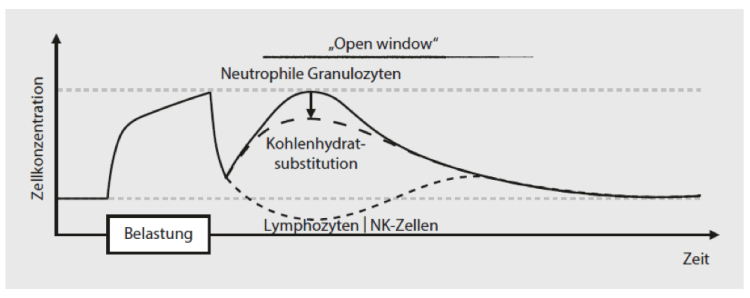
Verzögerte Immunreaktion
Neben den natürlichen Killerzellen können in den ersten vier bis acht Stunden nach Belastung Lymphozyten in einer erniedrigten Konzentration vorliegen. Hierfür ist ebenfalls die Ausschüttung von Adrenalin und Cortisol verantwortlich, wobei letzteres eine größere Rolle zu spielen scheint. spielt (Athens et al. 1961; Cupps u. Fauci 1982; Yednock 1989).
Diese verminderte Konzentration im Blut ist Ausdruck eines verstärkten „Homings“. Das bedeutet, dass Immunzellen vermehrt in den Organen und Lymphknoten verbleiben uns somit die zu einer verminderten Mobilität der Immunzellen führt. Ein weiterer Ausdruck dieser eingeschränkten Mobilität ist die sogenannte verzögerte belastungsinduzierte Leukozytose. Diese beschreibt eine vermehrte Ansammlung von Leukozyten (weißen Blutkörperchen) in der Blutbahn während der ersten vier bis acht Stunden nach Belastungsende. Dies ist vor allem durch einen Anstieg der neutrophilen Granulozyten zurückzuführen. Dieser Anstieg ist vor allem auf die Cortisol-Ausschüttung zurückzuführen. Cortisol führt nicht nur zur vermehrten Bildung im Knochenmark, sondern verlängert auch die Lebensdauer von neutrophilen Granulozten.
Anders als Adrenalin, erkennt man keinen überproportionalen Anstieg einer Cortisol-Ausschüttung bei hohen Belastungsintensitäten. Dafür kommt es vor allem bei extremen Belastungsdauern zu eine bis zu zehnfachen Steigerung der Ausschüttung.
Abhängigkeit von der Belastungsintensität
Bei extensiven Ausdauerbelastungen bis zu einer Stunde Dauer und Belastungen von maximal 30-minütiger Dauer bei maximaler Intensität von 100% der individuellen anaeroben Schwelle wird in der Nachbelastungsphase nahezu keine Beeinflussung des Immunzelltransports festgestellt. Es wurde sogar nachgewiesen, dass moderate Belastungen eher stimulierende Effekte auf unser Immunsystem haben. (Gabriel u. Kindermann 1997b) Auch einmalige maximale anaerobe Belastungen führen nur zu geringen Zellkonzentrationsveränderungen nach einer Belastung.
Intensive Intervalltrainingseinheiten sowie extreme Ausdauerbelastungen (mindestens über zwei Stunden) haben jedoch einen negativen Effekt auf unser Immunsystem. Sie führen zu einer Veränderung der Zellkonzentrationen als auch zu einer Veränderung der Funktionsweise der Immunzellen.

Übertraining und Immunsystem
Mit der Häufigkeit von längeren und erschöpfenden Belastungen über einen längeren Zeitraum steigt auch das Risiko an Infekten, vor allem der oberen Atemwege, zu erkranken. Vor allem im Rahmen von Überbelastung und Übertraining wird dieser Effekt beobachtet. So ist es wichtig vor allem die Wettkampfvorbereitung und –nachbereitung in Kenntnis dieser negativen Einflussgrößen auf das Immunsystem durchzuführen. Die genauen Mechanismen vom Einfluss des Übertrainings auf das Immunsystem sind nach aktuellem Stand noch nicht vollständig erforscht. Man geht jedoch davon aus, dass sich diese verminderte Abwehrleistung je nach Ausprägung des Übertrainingssyndroms nach einer kurzen Regenerationsphase wieder vollständig aufhebt, bzw. danach sogar eine verbesserte Abwehrbereitschaft vorliegt. (Gabriel u. Kindermann 1997).
Sport bei Infektionen
Die Entscheidung über das Ausmaß körperlicher Belastung während akuter Infektionen sollte immer eine Teamentscheidung des betreuenden Arztes/Ärztin, Trainer/Trainerin sowie Sportler/Sportlerin darstellen. Jedoch sollte man die gesundheitlichen Gefahren vor allem des Herzens, selbst bei banal scheinenden Infekten nicht unterschätzen. Das Nichteinhalten von körperlicher Schonung kann unter Umständen neben einem Übertrainingssyndrom auch zu einer Entzündung des Herzmuskels (Myokarditis) führen.
Eine goldene Regel für die richtige Belastungsintensität nach oder während eines Infekts gibt es leider nicht. Besondere Vorsicht gilt bei folgenden Symptomen: Fieber, Schüttelfrost, Brustschmerz, ausgeprägte Allgemeinsymptome und Herzrhythmusstörungen.
Sport nach SARS-CoV-2 Infektion
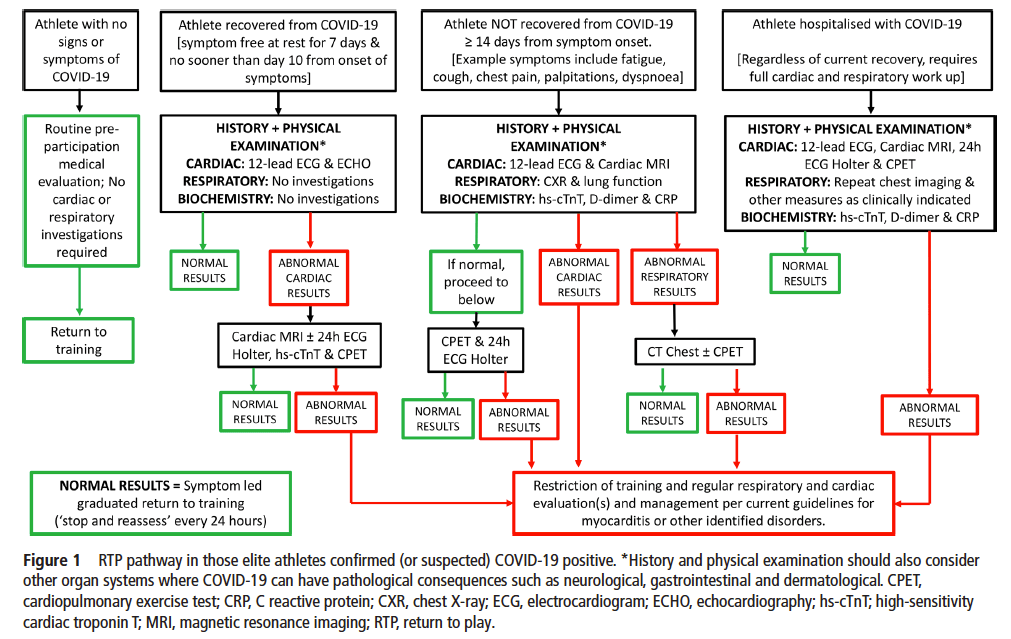
Mehrere Sportmedizinische Zentren haben sich im Rahmen der Corona-Pandemie mit dem Thema des Trainingswiedereinstiegs nach durchgemachter SARS-CoV-2 Infektion auseinandergesetzt. Ein internationaler Konsens konnte hier bisher nicht gefunden werden. Einen guten Überblick samt Algorithmus zum Wiedereinstieg bietet ein Artikel des British Journal of Sports Medicine (Oktober 2020).
Quellen
Wilson, M. G., Hull, J. H., Rogers, J., Pollock, N., Dodd, M., Haines, J., Harris, S., Loosemore, M., Malhotra, A., Pieles, G., Shah, A., Taylor, L., Vyas, A., Haddad, F. S., & Sharma, S. (2020). Cardiorespiratory considerations for return-to-play in elite athletes after COVID-19 infection: A practical guide for sport and exercise medicine physicians. British Journal of Sports Medicine, 54(19), 1157–1161. https://doi.org/10.1136/bjsports-2020-102710
Gabriel H, Kindermann W (1997a) The acute immune response to exercise: What does it mean? Int J Sports Med 18
(Suppl) 1: 28–45
Gabriel H, Kindermann W (1997b) Impact of different modes of exercise on neutrophil oxidative burst and intracellular
pH. Med Sci in Sports Exerc 29: 158
Athens JW, Haab OP et al. (1961) Leucocinetic studies. IV. The total blood, circulating and marginal granulocyte
pools and the granulocyte turnover rate in normal subjects. Clin Invest 40: 989–995
Cupps TR, Fauci AS (1982) Corticosteroid-mediated immunoregulation in man. Immunol Rev 65: 133–155
DGE (1997) Empfehlungen für die Nährstoffzufuhr. Frankfurt a. M.
Yednock TA, Rosen SD (1989) Lymphocyte homing. Adv Immunol 44: 313–378
Pedersen BK, Tvede N et al. (1990) Indomethacin in vitro and in vivo abolishes post-exercise suppresion of natural
killer cell activity in peripheral blood. Int J Sports Med 11(2): 127–131
MacCarthy DA, Dale MM (1988) The leucocytosis of exercise. A review and model. Sports Med 6(6): 333–363
Wonisch, M., Hofmann, P., Förster, H., Hörtnagl, H., Ledl-Kurkowski, E., & Pokan, R. (2017). Kompendium der Sportmedizin – Physiologie, Innere Medizin und Pädiatrie. In Journal of Chemical Information and Modeling (Vol. 53, Issue 9).
